Ostatnia aktualizacja: 27.04.2026
KLAUZULA MEDYCZNA (DISCLAIMER): Poniższy artykuł ma charakter wyłącznie edukacyjny. Rzucawka i stan przedrzucawkowy to stany bezpośredniego zagrożenia życia. Weryfikacja opisanych objawów wymaga pilnej oceny lekarskiej na Izbie Przyjęć lub wezwania Zespołu Ratownictwa Medycznego (112).
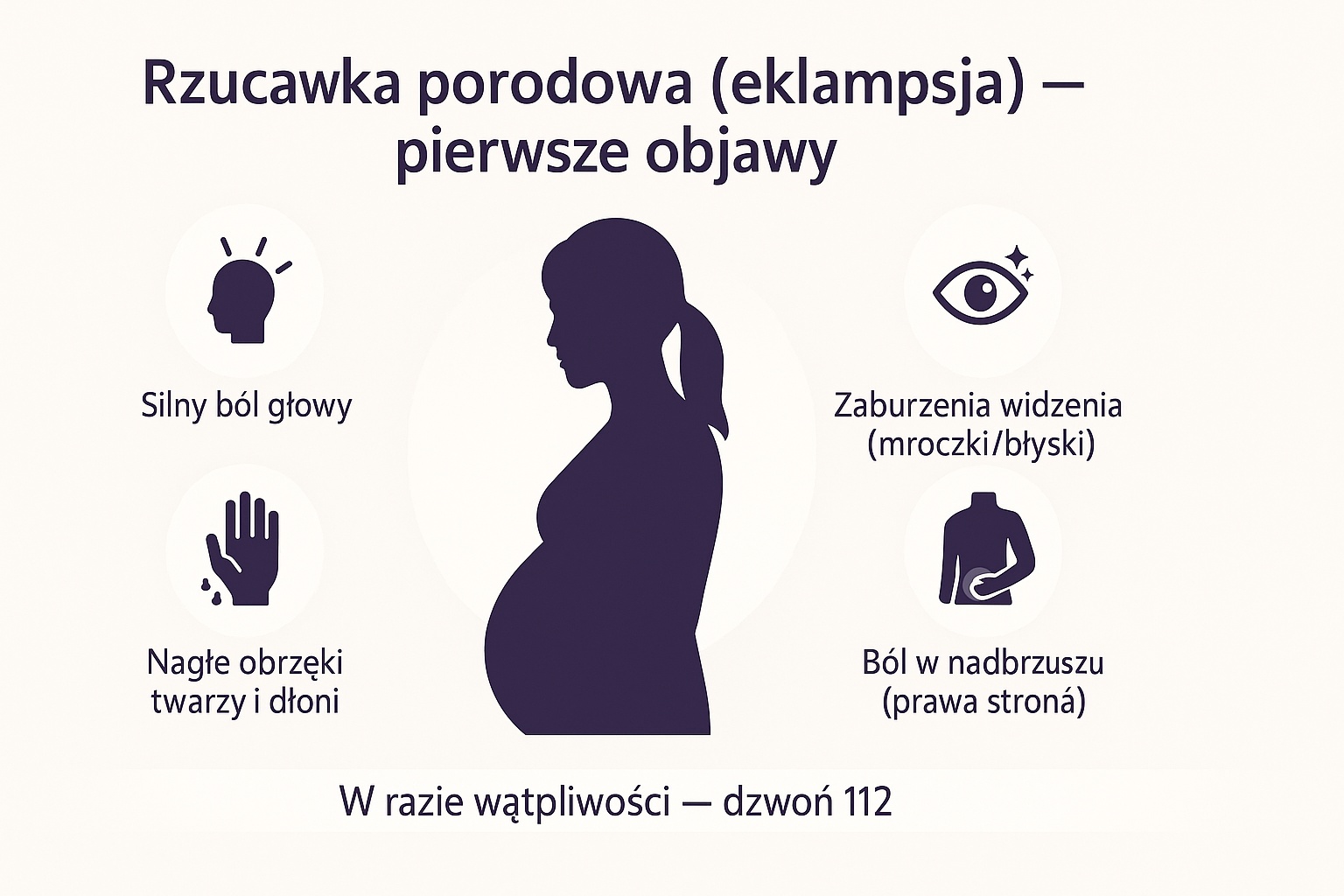
Rzucawka porodowa (eklampsja) to najpoważniejsze powikłanie nadciśnienia indukowanego ciążą, stanowiące bezpośrednie zagrożenie życia. Zgodnie z definicją i wytycznymi Polskiego Towarzystwa Ginekologów i Położników (PTGiP), objawia się wystąpieniem napadów drgawkowych u kobiety ciężarnej, rodzącej lub w okresie połogu, których nie można przypisać innym patologiom neurologicznym. Rozpoznanie opiera się na identyfikacji symptomów wyprzedzających, definiowanych jako stan przedrzucawkowy. Do kluczowych objawów, które muszą skutkować niezwłocznym wezwaniem pomocy medycznej, należą: silne bóle głowy o charakterze pulsującym, zaburzenia widzenia (mroczki, światłowstręt, podwójne widzenie), intensywny ból w nadbrzuszu oraz nagły, masywny obrzęk twarzy i dłoni. Wczesna detekcja tych sygnałów stanowi jedyną skuteczną metodę zapobiegania atakom drgawkowym i ochrony zdrowia matki oraz płodu.
Krytyczne objawy stanu przedrzucawkowego i rzucawki wymagające natychmiastowej pomocy
Stan przedrzucawkowy to krytyczne przeciążenie układu krążenia i nerek, które nieleczone prowadzi do pełnoobjawowej rzucawki. Poniżej znajdziesz kategoryczny podział na objawy zwiastunowe oraz symptomy właściwego napadu drgawkowego.
Objawy właściwej rzucawki porodowej (napad drgawkowy)
Napad rzucawki to stan bezpośredniego zagrożenia życia, który przebiega w czterech ściśle określonych fazach. Znajomość tego mechanizmu pozwala świadkom na szybką identyfikację i reakcję:
- Faza zwiastunowa (kilka sekund do minut): Chora odczuwa silny niepokój, ból głowy, mroczki przed oczami. Może wystąpić drżenie włókien mięśniowych twarzy (szczególnie wokół ust i powiek).
- Faza skurczów tonicznych (10-20 sekund): Następuje utrata przytomności. Ciało pacjentki ulega silnemu usztywnieniu, gałki oczne zwracają się ku górze lub w bok. Występuje bezdech i zasinienie twarzy.
- Faza skurczów klonicznych (1-2 minuty): Pojawiają się gwałtowne, rytmiczne drgawki całego ciała. Z ust może wydobywać się piana (często krwista na skutek przygryzienia języka). Oddech jest chrapliwy.
- Śpiączka rzucawkowa: Po ustąpieniu drgawek pacjentka zapada w głęboki sen lub śpiączkę. Powrót świadomości następuje powoli, chora jest splątana i nie pamięta zdarzenia.
Objawy zwiastunowe (stan przedrzucawkowy)
Jeśli zaobserwujesz u siebie którykolwiek z poniższych objawów po 20. tygodniu ciąży, Twoje ciało potrzebuje pilnej diagnostyki lekarskiej i weryfikacji przepływów łożyskowych:
- Nagle pojawiające się, „ciastowate” obrzęki: Zwróć szczególną uwagę na twarz (opuchnięte powieki, zanik rysów) oraz dłonie (niemożność zdjęcia pierścionka). Fizjologiczne obrzęki nóg ustępują po nocy – te związane z rzucawką utrzymują się stale.
- Ból w prawym podżebrzu (okolica wątroby): Często promieniujący do prawej łopatki. Błędnie interpretowany jako ostra zgaga, ucisk dziecka na żebra lub niestrawność.
- Zaburzenia widzenia: Iskrzące mroczki przed oczami, nagłe ubytki w polu widzenia, rozmyty obraz lub skrajna nadwrażliwość na światło.
- Odporny na leki ból głowy: Silny, pulsujący ból (często w okolicy czołowej lub potylicznej), który nie mija po odpoczynku, nawodnieniu ani przyjęciu bezpiecznej w ciąży dawki paracetamolu.
- Gwałtowny przyrost masy ciała: Skok wagi o ponad 1,5–2 kg w ciągu zaledwie jednego tygodnia, wynikający z patologicznego zatrzymywania płynów w przestrzeniach międzykomórkowych.
Plan ratunkowy krok po kroku w przypadku wystąpienia alarmujących sygnałów
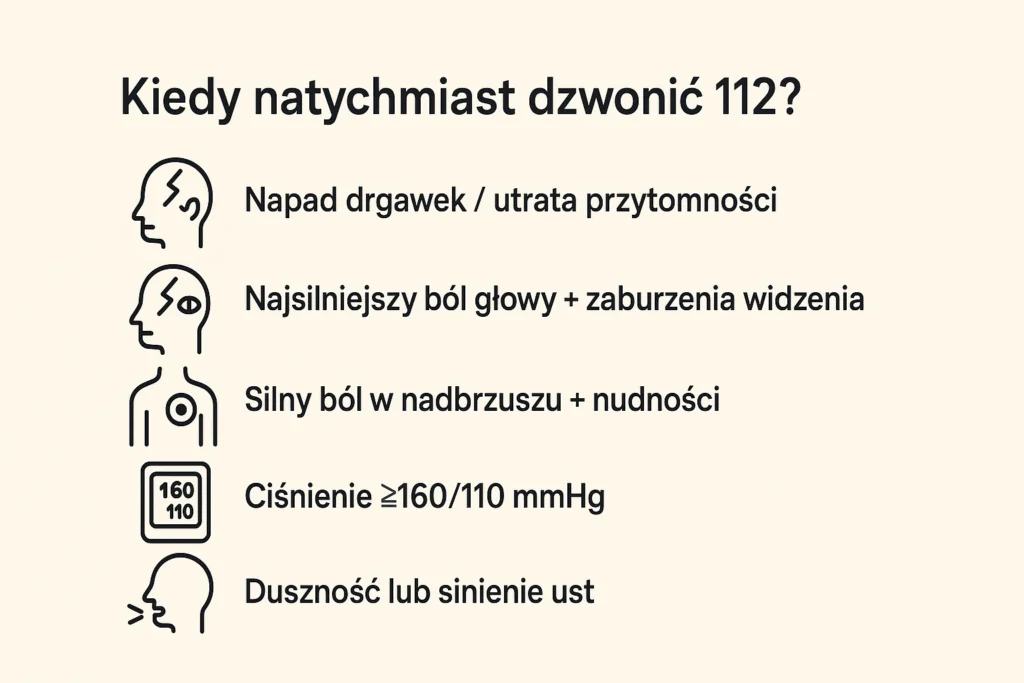
Kiedy zauważysz u siebie objawy zagrażającej rzucawki, czas staje się najważniejszym parametrem. Zastosuj się do poniższego algorytmu ratunkowego:
- Przerwij aktywność: Natychmiast usiądź lub połóż się na lewym boku (ta pozycja odciąża żyłę główną dolną i optymalizuje przepływ krwi do łożyska).
- Dokonaj pomiaru: Poproś domownika o zmierzenie ciśnienia tętniczego. Zanotuj wynik i dokładną godzinę na kartce.
- Przygotuj dokumenty: Włóż do jednej teczki kartę przebiegu ciąży, dowód tożsamości, aktualne wyniki grupy krwi oraz ostatnie badanie moczu i morfologię.
- Wykonaj telefon ratunkowy: Zgodnie z wytycznymi PTGiP, jeśli ciśnienie skurczowe przekracza 160 mmHg, a rozkurczowe 110 mmHg lub masz zaburzenia widzenia, dzwoń pod 112. Użyj komunikatu: „Jestem w [X] tygodniu ciąży, mam ciśnienie [Y], silny ból głowy i zaburzenia widzenia. Podejrzewam stan przedrzucawkowy.”
- Wybierz odpowiednią placówkę: Jeśli Twój stan jest stabilny, ale ciśnienie wynosi powyżej 140/90 mmHg, poproś bliską osobę o zawiezienie Cię na Izbę Przyjęć szpitala o II lub III stopniu referencyjności. Nie prowadź auta samodzielnie.
Najczęstsze błędy w ocenie samopoczucia: co pacjentki mylą ze zwykłym zmęczeniem ciążowym?
Fizjologiczne zmęczenie narasta stopniowo i ustępuje po drzemce. Objawy patologiczne uderzają gwałtownie i nie reagują na regenerację. Oto jak odróżnić normę od patologii:
- Obrzęki: Zwykłe opuchnięcie kostek pod koniec upalnego dnia to fizjologia. Nagły, twardy obrzęk twarzy, przez który nie możesz rano otworzyć szeroko oczu, to czerwona flaga.
- Bóle głowy: Napięciowy ból głowy ze stresu mija po relaksie. Ból rzucawkowy jest „rozsadzający”, pulsujący i często towarzyszą mu szumy uszne.
- „Mgła ciążowa” kontra dezorientacja: Zapomnienie, po co weszło się do pokoju, jest normalne. Stan, w którym masz trudności z wysłowieniem się, czujesz splątanie lub skrajną apatię nieadekwatną do pory dnia, wymaga pilnej konsultacji medycznej.
- Oddawanie moczu: Zmniejszona objętość oddawanego moczu (skąpomocz) mimo prawidłowego wypijania 2,5 litra wody dziennie świadczy o tym, że nerki przestały radzić sobie z filtracją.
Domowy monitoring ciśnienia tętniczego po 20. tygodniu ciąży – parametry alarmowe
Codzienna kontrola ciśnienia to najtańsze i najskuteczniejsze narzędzie diagnostyczne. Pełną instrukcję prawidłowego zakładania mankietu i przygotowania do badania znajdziesz w naszym osobnym poradniku: jak prawidłowo mierzyć ciśnienie w ciąży. Jeśli korzystasz z domowego ciśnieniomierza, musisz bezwzględnie znać poniższe wartości graniczne:
- Czerwona linia: Zgodnie z rekomendacjami PTGiP, ciśnienie skurczowe równe lub wyższe 140 mmHg i/lub ciśnienie rozkurczowe równe lub wyższe 90 mmHg (wynik 140/90) wymaga diagnostyki.
- Stan bezpośredniego zagrożenia: Wartości na poziomie 160/110 mmHg wymagają natychmiastowej interwencji pogotowia.
- Działanie: Jeśli pierwszy pomiar wynosi 140/90, odpocznij na lewym boku przez 30 minut i powtórz badanie. Jeśli wynik się utrzymuje – jedź na Izbę Przyjęć.
Pierwsza pomoc w trakcie ataku rzucawki (Procedura dla świadków)
Jeśli jesteś świadkiem napadu drgawkowego u kobiety w ciąży, Twoje opanowanie i prawidłowa reakcja mogą uratować życie matki i dziecka. Wdróż natychmiast poniższą procedurę ratunkową:
- Zabezpiecz przed urazami: Nie próbuj powstrzymywać drgawek na siłę. Usuń z otoczenia niebezpieczne przedmioty i podłóż pod głowę ciężarnej coś miękkiego (np. zwiniętą bluzę), aby chronić czaszkę przed uderzeniami o podłoże.
- Nie wkładaj niczego do ust: Absolutnie zabrania się wkładania palców, patyków czy innych przedmiotów między zęby pacjentki. Grozi to zadławieniem, wyłamaniem zębów lub odgryzieniem palca ratownika.
- Ułóż w pozycji bocznej: Gdy tylko faza silnych drgawek (kloniczna) zacznie ustępować, delikatnie obróć kobietę na lewy bok. Zapobiega to zadławieniu się śliną lub krwią oraz odciąża żyłę główną dolną, przywracając przepływ krwi do łożyska.
- Wezwij Zespół Ratownictwa Medycznego (112): Poinformuj dyspozytora, że pacjentka jest w ciąży i wystąpił u niej napad drgawkowy.
- Monitoruj oddech: Po ustąpieniu drgawek pacjentka zapadnie w śpiączkę. Stale kontroluj, czy oddycha, aż do przyjazdu karetki.
Rzucawka i stan przedrzucawkowy – Najczęściej zadawane pytania (FAQ)
Czy stan przedrzucawkowy zawsze daje wyraźne objawy fizyczne?
Nie. Czasami przebiega bezobjawowo dla pacjentki, a jedynym sygnałem alarmowym jest obecność białka wyłapana podczas rutynowego badania ogólnego moczu połączona z podwyższonym ciśnieniem na wizycie u ginekologa. Dlatego systematyczna diagnostyka jest kluczowa.
Czy każda kobieta z wysokim ciśnieniem w ciąży dostanie rzucawki?
Nie. Nadciśnienie tętnicze indukowane ciążą to czynnik ryzyka, ale nie wyrok. Odpowiednio wcześnie włączone leczenie hipotensyjne (obniżające ciśnienie), zalecone przez lekarza, skutecznie blokuje postęp choroby, chroniąc przed wystąpieniem drgawek.
Jakie niefarmakologiczne postępowanie wspomaga stabilizację ciśnienia?
Niefarmakologiczne metody traktuj wyłącznie jako uzupełnienie leczenia zaleconego przez lekarza. Skup się na: odpoczynku w pozycji leżącej na lewym boku, diecie niskosodowej (całkowita rezygnacja z wysoko przetworzonej żywności, fast-foodów i dosalania potraw na talerzu) oraz optymalnym nawodnieniu wodą mineralną o niskiej zawartości sodu.
Czy przebycie stanu przedrzucawkowego wyklucza kolejne, bezpieczne ciąże?
Nie, jednak przebycie rzucawki lub stanu przedrzucawkowego kwalifikuje kolejną ciążę do grupy wysokiego ryzyka. Zgodnie z rekomendacjami PTGiP, lekarz prowadzący wdroży od wczesnych tygodni (najczęściej przed 16. tygodniem) farmakologiczną profilaktykę kwasem acetylosalicylowym w dawce 150 mg na dobę, co drastycznie zmniejsza ryzyko nawrotu powikłań.
Podsumowanie: Ostateczna checklista alarmowa przed wyjazdem do szpitala
W przypadku jakichkolwiek wątpliwości dotyczących Twojego stanu zdrowia w III trymestrze, obowiązuje zasada: lepiej pojechać na Izbę Przyjęć bez potrzeby, niż spóźnić się o godzinę. Jeśli parametry odbiegają od normy lub czujesz się skrajnie źle, reaguj na poniższe punkty:
- Ciśnienie tętnicze: Utrzymujące się wartości 140/90 mmHg lub pojedynczy skok do 160/110 mmHg.
- Ruchy dziecka: Nagłe ustanie aktywności płodu lub odwrotnie – bardzo gwałtowne, niespokojne ruchy połączone ze złym samopoczuciem matki.
- Symptomy neurologiczne: Nieustępujący ból głowy, „błyski” w oku, podwójne widzenie.
- Objawy bólowe: Ostra, kłująca tkliwość w górnej części brzucha (szczególnie po prawej stronie pod żebrami).
Uspokój oddech, weź do ręki przygotowaną wcześniej teczkę z kartą ciąży i skieruj się bezpośrednio pod opiekę profesjonalistów. Oddział patologii ciąży to miejsce, w którym natychmiast zostaną ocenione przepływy krwi u dziecka, zbadany poziom białka w moczu i podane leki stabilizujące Twój organizm.

Cześć! Jestem Małgorzata, mama z całkiem sporym bagażem doświadczeń. Pamiętam ten moment, kiedy trzymałam w ramionach moje pierwsze dziecko i czułam się kompletnie zagubiona. Wiem, że nie jestem jedyna. Właśnie dlatego stworzyłam to miejsce – żeby dzielić się z Wami moją wiedzą, doświadczeniem i po prostu być wsparciem w tej szalonej, ale pięknej podróży, jaką jest rodzicielstwo.
Macierzyństwo to zupełnie nowy rozdział, pełen wyzwań, ale też niesamowitych momentów. Chcę pomóc Wam przejść przez ten etap z uśmiechem i pewnością siebie. Wierzę, że nie ma idealnych rodziców, są tylko ci, którzy kochają i starają się jak najlepiej. Chcę Wam pokazać, że nie jesteście sami w swoich wyzwaniach.
Moją misją jest dzielenie się z Wami moim doświadczeniem i sprawdzonymi sposobami, które ułatwiły mi rodzicielską drogę. Chcę, abyście czuli się pewniej w swoich decyzjach i cieszyli się każdym momentem spędzonym z Waszymi dziećmi. Pamiętajcie: rodzicielstwo to podróż, a nie wyścig. Cieszcie się każdym momentem!